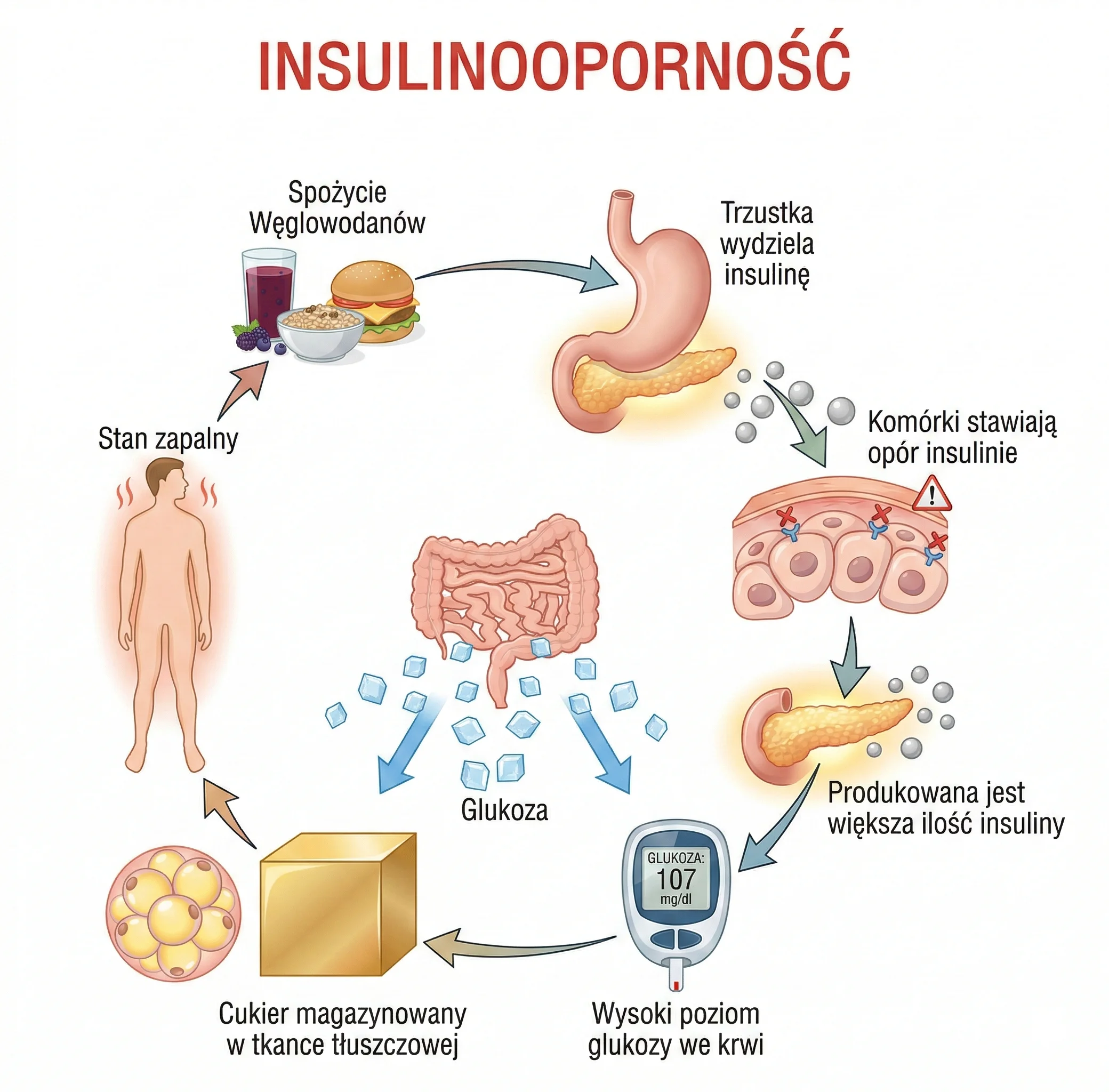
Otyłość, zwłaszcza brzuszna, wywołuje w organizmie przewlekły stan zapalny oraz uwalnia nadmiar wolnych kwasów tłuszczowych, które blokują zdolność komórek do prawidłowego reagowania na insulinę. Zjawisko to, zwane insulinoopornością, zmusza trzustkę do nadprodukcji hormonu, co z czasem prowadzi do jej wyczerpania i niekontrolowanego wzrostu poziomu glukozy we krwi. W 2026 roku medycyna definiuje tę zależność nie jako prosty związek przyczynowy, lecz jako wspólny proces chorobowy określany mianem „diabesity” (cukrzyco-otyłości).
Tkanka tłuszczowa jako aktywny organ hormonalny
Współczesna nauka obaliła mit, jakoby tkanka tłuszczowa była jedynie biernym magazynem energii. Według publikacji w Nature Reviews Molecular Cell Biology (jesień 2025), nadmiar tkanki tłuszczowej, szczególnie tej zlokalizowanej wokół narządów wewnętrznych (trzewnej), zachowuje się jak ogromny gruczoł wydzielniczy.
W stanie choroby otyłościowej komórki tłuszczowe (adipocyty) ulegają przerostowi i zaczynają uwalniać do krwi substancje prozapalne, takie jak cytokiny (np. TNF-alfa czy IL-6). Te „cząsteczki sygnałowe” docierają do mięśni i wątroby, gdzie uszkadzają receptory insulinowe. W efekcie insulina, która jest „kluczem” otwierającym komórki dla glukozy, przestaje pasować do „zamka”. Glukoza zamiast zasilać komórki, krąży we krwi, niszcząc naczynia krwionośne.
Lipotoksyczność: Gdy tłuszcz pojawia się tam, gdzie go nie powinno być
Kolejnym kluczowym mechanizmem odkrytym i opisanym szerzej w badaniach z 2025 roku jest tzw. lipotoksyczność. Gdy podskórna tkanka tłuszczowa traci zdolność do magazynowania energii, tłuszcz zaczyna „rozlewać się” do innych organów – mięśni szkieletowych, wątroby, a co najgorsze, do samej trzustki.
- W wątrobie: Powoduje to nadprodukcję glukozy, nawet gdy organizm jej nie potrzebuje (np. w nocy).
- W trzustce: Tłuszcz wewnątrz narządu bezpośrednio uszkadza komórki beta, które produkują insulinę. Jest to moment zwrotny, w którym insulinooporność przechodzi w pełnoobjawową cukrzycę typu 2.
Statystyki na rok 2026: Skala problemu w Polsce
Najnowsze dane z raportu International Diabetes Federation (IDF) 2025/2026 oraz krajowe statystyki NFZ pokazują alarmujący związek:
- Ponad 85% pacjentów z nowo zdiagnozowaną cukrzycą typu 2 to osoby z nadwagą lub otyłością.
- Ryzyko zachorowania na cukrzycę u osoby z BMI > 35\kg/m2 jest blisko 80-krotnie wyższe niż u osoby z prawidłową masą ciała.
- W Polsce już ponad 3 miliony osób żyje z cukrzycą, a szacuje się, że kolejna bańka miliona osób ma stan przedcukrzycowy, ściśle powiązany z otyłością brzuszną.
Jak podkreślają autorzy konsensusu Diabetologia 2026:
„Nie możemy już leczyć cukrzycy typu 2 w oderwaniu od otyłości. Skuteczna redukcja masy ciała o zaledwie 10-15% u pacjenta na wczesnym etapie choroby pozwala u dużej części chorych na osiągnięcie remisji cukrzycy – czyli stanu, w którym poziom cukru wraca do normy bez konieczności stosowania leków przeciwcukrzycowych”.
Dlaczego to „domino” można zatrzymać?
Dobra wiadomość płynąca z najnowszych badań (w tym wspomnianego wcześniej badania SELECT) jest taka, że insulinooporność wywołana otyłością jest procesem odwracalnym. Dzięki nowoczesnym lekom (analogi GLP-1/GIP), które redukują stan zapalny i odciążają trzustkę, pacjenci w 2026 roku mają szansę nie tylko na zatrzymanie cukrzycy, ale na jej cofnięcie. Kluczem jest jednak wczesna interwencja, zanim dojdzie do trwałego obumarcia komórek beta w trzustce.
Bibliografia i źródła:
- International Diabetes Federation (IDF) Diabetes Atlas: 12th Edition – 2025/2026 Global Estimates.
- Nature Reviews Molecular Cell Biology (2025): „Adipose tissue dysfunction and systemic insulin resistance: new molecular insights”.
- Diabetologia (styczeń 2026): „Position statement on the management of diabesity in clinical practice”.
- Raport NFZ i PZH (2026): „Cukrzyca typu 2 jako powikłanie otyłości – mapa drogowa dla Polski”.
- The Lancet Diabetes & Endocrinology (2025): „Ectopic fat deposition and beta-cell failure: the lipotoxicity paradigm revisited”.

